
失明原因の上位を占める眼科疾患から順にわかりやすく解説します。
緑内障(りょくないしょう)
■ 糖尿病網膜症と並んで失明原因のトップを占める眼の病気に、緑内障があります。
緑内障とは、視神経が障害された状態ですが、その大きな原因は眼圧の高さ(眼球の硬さ)です。 典型的な例は20mmHgを超える高眼圧による障害ですが、これまで正常とされてきた20mmHg以下の眼圧でも、本人の視神経にとっては負担のかかる圧、つまり視神経乳頭の構造が相対的に弱く、正常範囲の眼圧によっても障害されてしまう場合があります。
■ 平成13年に行われた「緑内障多治見スタディ」によると、むしろ眼圧が正常な(20mmHg以下)緑内障症例が全体の9割を占めることがわかり、緑内障の定義が見直されました。
平成14年9月に作成された緑内障ガイドラインの緑内障の定義から「眼圧」が除外され、「緑内障は、視神経乳頭、視野の特徴的変化の少なくとも一つを有し、通常、眼圧を十分に下降させることにより視神経障害の改善あるいは進行を阻止し得る疾患」との定義づけがなされたのです。
緑内障の発見や経過観察において重要なのは、眼圧よりもむしろ視神経乳頭陥凹拡大の程度と視野の欠損の程度ということになります。
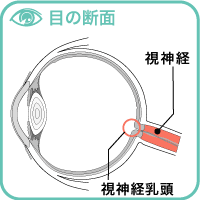
■ここで、視神経の障害具合《=視神経乳頭陥凹拡大の程度》を図解します。
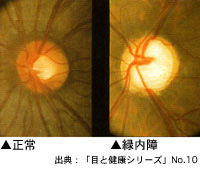
視神経が眼球の壁を貫いて網膜に顔を出す部分が視神経乳頭で、正常では左側の写真のようにまん丸でオレンジ色をしています。
中央部分に白っぽくややへこんだ箇所(視神経乳頭陥凹)があり、その直径は乳頭の直径を1とすると0.5~0.6程度です。緑内障の場合、右側の写真のように陥凹の直径が拡大し、深さも増します。
そして、障害を受けた視神経が担当する部分の見え方が暗くなり、視野が狭くなってしまいます。
■ 緑内障による視野の狭窄は、下図のように、マリオット盲点の周囲に輪状に始まります。輪状の狭窄とつながって鼻側の視野が欠けていき、視野の中心部分を迂回して見えない範囲が広がっていきます。

■ 緑内障は、原因や症状によって5つのタイプに分けられます。
- ● 原発緑内障:ほかに原因となる病気がなく発病するもの
- ● 正常眼圧緑内障
- 眼圧は正常ですが、視神経乳頭の陥凹がすすみ、視野に暗点や狭窄が現れます。緑内障患者の60%(最近の調査では90%との報告もあります)がこのタイプとされています。
- ● 原発開放隅角緑内障
- 隅角(→目の構造の房水の産生とゆくえにリンク)にある房水の排出口は狭くないのですが、排出部分のフィルター状組織の目詰まりのために排出が悪くなり、房水が流れ出ないために眼圧が上昇しますが、自覚症状はほとんどありません。
- ● 原発閉塞隅角緑内障
- 房水の排出口が生まれつき狭く、加齢とともにさらに狭く閉ざされ、房水が流れ出なくなり眼圧が大きく上昇します。開放隅角のタイプに比べてその上昇の度合いは著しく、急性発作では眼痛、頭痛、吐き気、嘔吐などの強い自覚症状を起こします。
- ● 続発緑内障
- ほかの病気が原因になって引き起こされ、房水の排出が悪くなって眼圧が上昇しいます。原因となる病気には、ぶどう膜炎などの目の炎症、糖尿病、ステロイドなどの薬剤の長期投与、外傷などがあります。
- ● 発達緑内障
- 胎内で眼球の隅角部分の発育が充分でなく、乳児のうちに、あるいは若年のうちに緑内障を発症してくるタイプです。視力や視野が早い時期に障害されるため、手術を要する場合が多くみられます。
■ 緑内障の治療は、まず、点眼による眼圧のコントロールが行われ、緑内障のタイプや視神経乳頭の障害や視野の進行の程度により、適正な眼圧値が目指されます。
薬のみで適正な眼圧が維持できず、視野異常の進行が止まらない場合には、レーザー治療や手術治療が行われます。
■ ほとんどの緑内障には、自覚症状がありません。
40才を過ぎたら、眼科や人間ドックなどで眼底検査を受け、視神経乳頭の陥凹の拡大がみられないかのチェックをしましょう。視神経乳頭に異常がみられれば、眼科で視野検査を受け、緑内障になっていないかの診断をうけることが大切です。
早期に発見され、適切な治療を受ければ、多くのケースでは一生十分な視野・視力を保つことができます。
△To top△

















